| 1 | Находились ли Вы в режиме изоляции или самоизоляции в течении последних 14 дней до обращения в клинику? | Да Нет |
| 2 | Есть ли наличие тесных контактов за последние 14 дней с лицом, находящимся под наблюдением по COVID-19, который в последующем заболел | Да Нет |
| 3 | Есть ли наличие тесных контактов за последние 14 дней с лицом, у которого лабораторно подтвержден диагноз COVID-19 | Да Нет |
| 4 | Посещали ли Вы поликлинику или медицинский центр, в котором тестируются пациенты на COVID-19? | Да Нет |
Для пациентов 15 лет и старше:
Инкубационный период составляет от 2 до 14 суток, в среднем 5-7 суток. Для COVID-19 характерно наличие клинических симптомов острой респираторной вирусной инфекции: Наблюдали ли ВЫ один или несколько симптомов за последние 14 дней?
| 1 | повышение температуры тела свыше 37.5С | Да Нет |
| 2 | кашель (сухой или с небольшим количеством мокроты) | Да Нет |
| 3 | одышка | Да Нет |
| 4 | утомляемость | Да Нет |
| 5 | ощущение заложенности в грудной клетке | Да Нет |
| 6 | миалгия - боль в мышцах | Да Нет |
Для пациентов до 15 лет:
Инкубационный период у детей колеблется от 2 до 10 дней, чаще составляет 2 дня. Клинические симптомы COVID-19 у детей соответствуют клинической картине острой респираторной вирусной инфекции, обусловленной другими вирусами: лихорадка, кашель, боли в горле, чихание, слабость, миалгии.
Наблюдали ли вы у ВАШЕГО ребенка один или несколько симптомов за последние 14 дней?
| 1 | повышение температуры тела свыше 37.5С | Да Нет |
| 2 | кашель (сухой или с небольшим количеством мокроты) | Да Нет |
| 3 | одышка | Да Нет |
| 4 | утомляемость | Да Нет |
| 5 | ощущение заложенности в грудной клетке | Да Нет |
| 6 | миалгия - боль в мышцах | Да Нет |
| 7 | Диарея | Да Нет |
Просим обратить внимание, если у Вас есть признаки простуды, и Вы прибыли из неблагополучной по коронавирусу страны или контактировали с приехавшими оттуда, по решениям Главного государственного санитарного врача Республики Казахстан, Вам следуют вызвать врача на дом через службу неотложной помощи по месту жительства.
Я подтверждаю, что предоставил(а) достоверную информацию ______________________________ (______________________________________________)
подпись Ф.И.О. (при его наличии)».
Приложение 30
к постановлению Главного государственного
санитарного врача Республики Казахстан
от 25 декабря 2020 года № 67
Временные рекомендации
к развертыванию лаборатории для диагностики COVID-19
Лабораторная диагностика COVID-19 проводится методами полимеразно-цепной реакции (далее - ПЦР) и иммуноферментного анализа (далее - ИФА) с использованием тест-систем и экспресс определения (скрининговый метод определения (качественный метод)), требующие соответствующих условий для работы с микроорганизмами II группы патогенности.
1. Временные рекомендации к лаборатории,
предназначенной для проведения ПЦР исследований
1. Работа в лаборатории осуществляется с соблюдением мер для работы с микроорганизмами II группы патогенности.
2. При проектировании здания лаборатории располагаются на самостоятельных земельных участках или на земельном участке организации, в состав которой они входят.
3. Временные лаборатории допускается эксплуатировать в приспособленных зданиях, помещениях при соблюдении требований безопасности, обеспечении достаточным количеством воды, электроэнергией, водоотведением, вентиляцией.
4. В помещениях лабораторий, занятых проведением диагностических работ для проведения ПЦР исследований устанавливается пропускной режим.
5. Для проведения исследований в целях исключения инфицирования персонала лаборатории исследования проводятся в противочумных костюмах 1 типа.
6. Помещения для проведения ПЦР исследований должны иметь 3 зоны, которые соответствуют этапам ПЦР-анализа:
1) комната приема, регистрации материала и его первичной обработки.
2) бокс с предбоксом для выделения ДНК (РНК).
3) бокс с предбоксом для проведения амплификации.
7. Все боксы имеют предбокс, где устанавливаются раковины для мытья рук (рукомойники), в случае отсутствия допускается использование кожных антисептиков, зеркало и емкости с дезинфицирующими растворами.
8. Лаборатория должна быть обеспечена ПЦР-оборудованием, тест-системами, расходными материалами, средствами индивидуальной защиты и бактерицидными лампами.
9. Для проведения исследований методом ПЦР соблюдается следующее:
1) каждая зона имеет свой набор мебели, холодильников/морозильников, лабораторного оборудования, реагентов, автоматических пипеток (дозаторов), наконечников, пластиковой и стеклянной посуды, защитной одежды, обуви, одноразовых перчаток без талька, уборочного инвентаря и другого расходного материала, используемых только в данной комнате;
2) перенос оборудования, расходных материалов, реактивов, перчаток, халатов из одного помещения в другое не допускается;
3) вся работа по ПЦР проводится в одноразовых перчатках без талька, которыми обеспечивается каждый этап работы;
4) во всех помещениях устанавливают бактерицидные облучатели;
5) при проведении детекции методом электрофореза данный этап обслуживается отдельным персоналом;
6) условия хранения реагентов для проведения всех этапов ПЦР соответствуют требованиям инструкции от производителя по применению реагентов. Клинические образцы хранятся отдельно от реагентов;
7) этапы пробоподготовки и приготовления реакционной смеси проводятся в боксах биологической безопасности;
8) окна закрываются плотно.
10. Отделка всех помещений для проведения ПЦР проводится материалом, устойчивым к действию моющих и дезинфицирующих средств.
11. Помещение заразной зоны лаборатории оборудуются приточно-вытяжной вентиляцией с искусственным побуждением и фильтрами тонкой очистки на выходе.
12. В помещениях лаборатории не допускается:
1) работать без специальной одежды;
2) проводить работы при неисправной вентиляции;
3) хранить и применять реактивы без этикеток;
4) хранить запасы рабочих растворов на рабочих местах и стеллажах.
13. Работа в боксах организуется в направлении от чистой зоны к заразной зоне. Внутренние поверхности бокса обрабатываются антикоррозийными дезинфицирующими средствами, разрешенными к применению в Республике Казахстан.
14. Лаборатории обеспечиваются аптечками на случай экстренной помощи и на случай аварий.
2. Временные рекомендации к лаборатории, предназначенной
для проведения ИФА исследований
1. Работа в лаборатории осуществляется с соблюдением мер для работы с микроорганизмами II группы патогенности.
2. При проектировании здания лаборатории располагаются на самостоятельных земельных участках или на земельном участке организации, в состав которой они входят.
3. Временные лаборатории допускается эксплуатировать в приспособленных зданиях, помещениях при соблюдении требований безопасности, обеспечении достаточным количеством воды, электроэнергией, водоотведением, вентиляцией.
4. В помещениях лабораторий, занятых проведением диагностических работ для проведения ИФА исследований устанавливается пропускной режим.
5. Для проведения исследований в целях исключения инфицирования персонала лаборатории исследования проводятся в противочумных костюмах 1 типа.
6. Помещения для проведения ИФА исследований должны иметь:
1) комната приема, регистрации материала и его первичной обработки;
2) бокс с предбоксом.
7. Все боксы имеют предбокс, где устанавливаются раковины для мытья рук (рукомойники), в случае отсутствия допускается использование кожных антисептиков, зеркало и емкости с дезинфицирующими растворами.
8. Лаборатория должна быть обеспечена ИФА-оборудованием, тест-системами, расходными материалами, средствами индивидуальной защиты и бактерицидными лампами.
9. Для проведения исследований методом ИФА соблюдается следующее:
1) каждая зона имеет свой набор мебели, холодильников/морозильников, лабораторного оборудования, реагентов, автоматических пипеток (дозаторов), наконечников, пластиковой и стеклянной посуды, защитной одежды, обуви, одноразовых перчаток без талька, уборочного инвентаря и другого расходного материала, используемых только в данной комнате;
2) перенос оборудования, расходных материалов, реактивов, перчаток, халатов из одного помещения в другое не допускается;
3) вся работа по ИФА проводится в одноразовых перчатках без талька, которыми обеспечивается каждый этап работы;
4) во всех помещениях устанавливают бактерицидные облучатели;
5) условия хранения реагентов для проведения всех этапов ИФА соответствуют требованиям инструкции от производителя по применению реагентов. Клинические образцы хранятся отдельно от реагентов;
6) температура термостата контролируется ежедневно;
7) окна закрываются плотно.
10. Отделка всех помещений для проведения ИФА проводится материалом, устойчивым к действию моющих и дезинфицирующих средств.
11. Помещение заразной зоны лаборатории оборудуются приточно-вытяжной вентиляцией с искусственным побуждением и фильтрами тонкой очистки на выходе.
12. В помещениях лаборатории не допускается:
1) работать без специальной одежды;
2) проводить работы при неисправной вентиляции;
3) хранить и применять реактивы без этикеток;
4) хранить запасы рабочих растворов на рабочих местах и стеллажах.
13. Работа в боксах организуется в направлении от чистой зоны к заразной зоне. Внутренние поверхности бокса обрабатываются антикоррозийными дезинфицирующими средствами, разрешенными к применению в Республике Казахстан.
14. Лаборатории обеспечиваются аптечками на случай экстренной помощи и на случай аварий.
3. Требования к режиму в помещениях, предназначенных для проведения ПЦР и ИФА исследований
1. В начале и в конце рабочего дня в рабочих комнатах проводится обработка столов, приборов, оборудования 70⁰ этиловым спиртом и дезинфекционными средствами, разрешенными к применению для этих целей, в соответствии с инструкцией производителя.
2. До начала работы помещение убирают влажным способом, в «чистой» зоне с применением моющих средств, в «заразной» зоне с применением моющих средств и дезинфектантов, облучают бактерицидными облучателями в течение 30-60 минут.
3. После окончания работы столы, приборы, оборудование, пол протирают с применением дезинфицирующего раствора. Уборочный инвентарь имеет маркировку отдельно для «чистой» и «заразной» зон.
4. За 15 минут до начала работы в помещении и боксе включаются бактерицидные облучатели и вытяжная система вентиляции. При загрузке бокса вентиляция выключается. В случае отсутствия во время работы в боксе отсоса воздуха, работа немедленно прекращается. Бактериологические исследования воздуха бокса и контроль работы фильтра проводить один раз в неделю;
5. Перед началом работы в БББ включается вытяжная вентиляция. Загрузка материала производится при отрицательном давлении. БББ устанавливаются в месте, удаленном от проходов и разного рода воздушных потоков.
6. Доставка инфекционного материала осуществляется в металлической, герметично закрытой посуде (биксе, баках, сумках-холодильниках, контейнерах). Доставляемые емкости с жидкими материалами закрываются пробками, исключающими выливание содержимого во время транспортирования. При распаковке материала биксы, контейнеры и пробирки обтирают дезинфицирующим раствором и ставятся на металлические подносы.
7. При посеве инфекционного материала на пробирках, чашках, флаконах указываются надписи с названием материала, номером анализа, датами посева и регистрационным номером.
8. В случае аварии, произошедшей при транспортировке материала между комнатами, персонал, оставив на местах переносимые емкости, покидает опасную зону и сообщает о случившемся руководителя подразделения. Лица, допустившие аварию, проходят санитарную обработку. Обработка помещения при аварии проводится в противочумном костюме I-типа.
9. Все отходы классифицируются как класс «В» - чрезвычайно эпидемиологически опасные медицинские отходы.
4. Требования к работе персонала, осуществляющих исследования ПЦР и ИФА методами
1. Мытье рук персонала осуществляется путем подачи жидкого мыла с диспенсора и высушивание рук производится разовыми бумажными полотенцами.
2. После окончания работы руки персонала обрабатываются дезинфицирующим раствором или 70о спиртом.
3. Лицам, работающим с зараженным материалом, в конце рабочего дня проводится термометрия температуры тела.
4. Выходить из помещений лаборатории в защитной одежде в период его работы с заразным или вероятным на зараженность материалом не допускается.
5. При появлении респираторных симптомов или повышении температуры сотрудник лаборатории оповещает руководителя организации и немедленно изолируется до приезда скорой помощи.
6. Лабораторные специалисты, осуществляющие ИФА диагностику должны проходить тестирование на COVID-19.
7. При начале работы проводится инструктаж по технике безопасности в соответствии с Правилами и сроками проведения обучения, инструктирования и проверок знаний по вопросам безопасности и охраны труда работников, утвержденными приказом Министра здравоохранения и социального развития Республики Казахстан от 25 декабря 2015 года № 1019 (зарегистрированный в Реестре государственной регистрации нормативных правовых актов № 12665).
Приложение 31
к постановлению Главного государственного
санитарного врача Республики Казахстан
от 25 декабря 2020 года № 67
Требования к осуществлению экскурсионной деятельности
(организации экскурсии для организованных групп туристов) на период
введения ограничительных мероприятий, в том числе карантина
1. Подготовка транспорта и перевозка пассажиров (туристов)
1. Автотранспорт для перевозки пассажиров подлежит обработке салона с дезинфицирующими средствами (до посадки) с последующим проветриванием.
2. Проводится предрейсовый осмотр водителей с обязательной термометрией и фиксацией результата в заказном листе (между туристической (далее - Туроператов) и транспортной компаниями).
3. Водители, сопровождающие лица и туристы находятся в транспортном средстве, в пути следования маршрута в медицинской или тканевой маске.
4. В автобусах (микроавтобусах) устанавливается необходимое количество санитайзеров для обработки рук, водители обеспечиваются дополнительным запасом масок.
5. Допуск пассажиров (туристов) в автобус, осуществляющий экскурсионные поездки, разрешается в количестве не более 75% от общего количества посадочных мест.
Заполняемость объекта посетителями от общей вместимости может быть увеличена, при стойком снижении заболеваемости и стабилизации ситуации, решением главного государственного санитарного врача соответствующей территории по согласованию с главным государственным санитарным врачом Республики Казахстан.
6. Проводится обязательная термометрия перед посадкой в автобус, а также визуальный осмотр организатором поездки туристов и сопровождающих лиц на предмет наличия симптомов ОРВИ.
7. Пассажиры допускаются на посадку только при соблюдении масочного режима со сменой средств защиты, согласно регламента их использования.
8. Сопровождающее лицо проводит перед поездкой обязательный инструктаж по соблюдению санитарных норм и социального дистанцирования для пассажиров (туристов).
9. Посадка туристов в автобусы (транспорт) исключительно согласно реестра Туроператора, с указанием полного маршрута следования, даты и времени, с отображением государственного номера транспорта. При этом, реестр туристов должен содержать сведения о туристах: фамилия и имя, ИИН, номер контактного телефона и отметка о прохождении обязательного инструктажа.
10. Не допускается:
1) смена места для пассажиров в автобусе;
2) остановка в местах стихийной торговли и питания.
11. В период санитарной остановки осуществляется проветривание автобуса с проведением обработки автобуса средствами дезинфекции не реже 1 раза в 3 часа.
2. Организация питания во время экскурсий
1. Напитки для туристов предоставляются Туроператором в фасовке не более 1,0 литра, в индивидуальной упаковке.
2. Допускается сухой паёк для туриста, изготовленный и упакованный заводом производителем (сэндвич, чипсы, снейки, хотдог и другие продукты, относимые к перекусу).».
Приложение 32
к постановлению Главного государственного
санитарного врача Республики Казахстан
от 25 декабря 2020 года № 67
Алгоритм захоронения трупов людей, умерших от COVID-19
В случае летального исхода в медицинской организации пациента с коронавирусной инфекцией COVID-19 или подозрении проводится паталогоанатомическое вскрытие.
Медицинскому персоналу, работающим с телом умершего необходимо использование в зависимости от степени контакта с телом средства индивидуальной защиты (халат и перчатки), включая гигиеническую обработку рук до и после контакта с телом и окружающими его предметами. При вероятности разбрызгивания физиологических жидкостей или выделений персонал должен пользоваться средствами защиты лица, включая защитные щитки или очки и медицинские маски.
При этом необходимо подготовить тело к передаче в морг, в том числе путем извлечения всех инфузионных систем, катетеров и других трубок и обеспечить изоляцию всех истекающих из тела жидкостей. При обильном истечении жидкостей допускается использование специальных пакетов.
Вскрытие проводится в первые сутки после констатации биологической смерти в медицинской организации.
С целью установления диагноза, причины смерти и взятия биологического материала для гистологического и других видов лабораторного исследования, тело умершего транспортируется в патологоанатомическое отделение.
Городские и областные управления общественного здоровья определяют организации, осуществляющие патологоанатомическую диагностику, в которых будет проводиться патологоанатомическое исследование трупов лиц, умерших от COVID-19.
В патологоанатомических отделениях необходимо обеспечить ведение журнала, с фиксацией ФИО, дат и действий всех работников, участвующих в патологоанатомическом вскрытии умерших от COVID-19, взятии биоматериала, уборке и дезинфекции секционного зала.
Вскрытие проводится в проветриваемой секционной, система вентиляции должна обеспечивать не менее чем шестикратный воздухообмен в час
Во вскрытии участвует минимальное количество персонала (один врач-патологоанатом и два санитара), в средствах индивидуальной защиты согласно приложению 3 к настоящему постановлению.
При выявлении случая смерти человека с подозрением на COVID-19 эпидемиологическое обследование и другие мероприятия, связанные с данным, случаем проводятся немедленно после выявления трупа с соблюдением требований противоэпидемического режима.
Тело умершего с подозрением на COVID-19 до получения результатов лабораторного исследования родственникам не выдается.
В случае, когда диагноз вызывает сомнение:
- при отсутствии условий изолированного хранения трупа (или при чрезвычайных ситуациях) проводится захоронение трупа в соответствии с требованиями противоэпидемического режима, не дожидаясь результатов лабораторных исследований;
- при наличии условий обеспечения полной изоляции и сохранности трупа захоронение может быть отсрочено до получения результатов лабораторных исследований;
- при положительном результате любого вида лабораторного исследования на COVID-19 - захоронение трупа проводится с соблюдением мер биобезопасности;
- в случае отрицательного результата исследования на COVID-19 труп выдается родственникам для обычного захоронения.
Все лица, действия которых связаны с осмотром, транспортировкой, работой и обслуживанием трупов больных (с подозрением на) COVID-19, используют средства индивидуальной защиты (перчатки, экраны для защиты лица, а также медицинские маски или респираторы высокой степени защиты (не менее 2 класса защиты или FPP2), чистый, нестерильный, водостойкий халат с длинными рукавами (или водостойки одноразовый костюм, или водостойки комбинезон), резиновые сапоги или высокие прорезиненные бахилы), далее - СИЗ).
При необходимости хранения труп умершего необходимо обернуть обильно смоченной в дезинфицирующем средстве простыней, затем поместить в специально выделенную промаркированную кассетную холодильную камеру.
Омовение трупа больного, умершего от COVID-19, проводится в прозектуре. Подготовка тела должна осуществляться с участием минимального числа людей. Лица (не более 3 человек), привлеченные к омовению трупа, надевают СИЗ (непромокаемый халат с фартуком, очки, медицинские маски, перчатки). При выполнении любых действий, в ходе которых возможно разбрызгивание жидкостей организма, следует пользоваться средствами защиты глаз и рта (защитный щиток для лица или очки, а также медицинскую маску).
В подготовке тела не должны участвовать дети, пожилые люди (старше 60 лет) и лица с хроническими патологиями (болезнями органов дыхания, сердечно-сосудистыми заболеваниями, диабетом или ослабленной иммунной системой).
Поверхности в помещении для подготовки тела сначала обрабатываются водой с мылом либо готовым моющим средством промышленного производства, затем обрабатывается дезинфицирующим средством согласно прилагаемой к ним инструкций, в которых отражены режимы дезинфекции при вирусных инфекциях.
Допускается присутствие родственников умершего при омовении не более 2 человек, при соблюдении дистанции не менее 2-х метров, с использованием СИЗ (респиратор, одноразовый медицинский халат, перчатки, бахилы.
При захоронении без гроба (по национальным обычаям) обмывают дезинфицирующим раствором и заворачивают в ткань (саван, «кебін»), которая пропитывается соответствующим вирулицидным (бактерицидным) дезинфицирующим раствором в концентрации согласно инструкции используемого препарата. Затем тело оборачивается полиэтиленовой пленкой и заворачивается в плотную ткань. При погребении запрещается раскрытие савана и открывание лица умершего.
При захоронении с гробом (по национальным обычаям) тело умершего заворачивают в ткань, которая пропитывается соответствующим вирулицидным (бактерицидным) дезинфицирующим раствором в концентрации согласно инструкции используемого препарата. Затем тело оборачивается полиэтиленовой пленкой и повторно заворачивается в плотную ткань. Тело умершего от COVID-19 к месту погребения перевозится в закрытом гробу.
Разрешается выдача трупа для проведения ритуального мероприятия (жаназа, отпевание и др.) прощания с родственниками. Допускается участие в ритуальном обряде только одного священнослужителя. При этом, священнослужитель и родственники не контактируют с телом умершего.
После прозектуры тело передается для погребения родственникам умершего с разъяснением соблюдения мер биобезопасности при перевозке и погребении трупа и получением соответствующей расписки.
Контроль соблюдения мер биобезопасности при перевозке и погребении трупа осуществляется специалистом территориального подразделения ТД КСЭК при его отсутствии специалистом ПМСП.
Участники погребения должны использовать средства индивидуальной защиты (маска, перчатки). В ходе похорон необходимо соблюдать дистанцию не менее 2 метров.
Захоронение трупа умершего подтвержденным и/или вероятным диагнозом COVID-19 проводится на общих кладбищах без выделения отдельного кладбища.
По окончании погребения инструменты, защитная одежда, транспорт обеззараживаются непосредственно в месте захоронения на краю могилы дезинфицирующими средствами соответствующей концентрации и экспозиции.
Транспорт, использовавшийся для перевозки трупа к месту захоронения, обеззараживают путем тщательного мытья или интенсивного орошения из гидропульта дезинфицирующими средствами соответствующей концентрации, согласно инструкции.
Лицам, проводящим дезинфекцию (мойку) транспорта, необходимо использовать средства индивидуальной защиты (защитный халат, перчатки, медицинские маски).
Не допускается дезинфекция транспорта в других местах и вывоз с места захоронения не обеззараженных инструментов, использованной защитной одежды и других предметов, использованных в транспортировке и захоронении трупа.
Транспортировка умершего (подтвержденый и/или вероятный диагноз COVID-19) тело в другие города и местности разрешается по согласованию с территориальным Департаментом санитарно-эпидемиологического контроля МЗ РК.
В случае смерти на территории страны от COVID-19 иностранных граждан, все мероприятия по транспортировке трупа и его захоронению осуществляются в соответствии с действующими нормативными правовыми актами Республики Казахстан.
Приложение 33
к постановлению Главного государственного
санитарного врача Республики Казахстан
от 25 декабря 2020 года № 67
Алгоритм тестирования на COVID-19
I. Экспресс-тестирование методом иммунохроматографии,
основанным на принципах иммуноферментного анализа (ИФА)
1. Общие положения
1. Экспресс-тестирование на COVID-19 выполняется методом иммунохроматографии, основанным на принципах иммуноферментного анализа (ИФА) с определением антител классов IgG/IgM к коронавирусу SARS-CoV-2.
2. Материалом для обнаружения антител классов IgG/IgM к коронавирусу SARS-CoV-2 является проба капиллярной крови.
3. Экспресс - тестирование выполняется:
1) при прикроватном тестировании в стационаре (POCT);
2) в специально выделенных и оснащенных автомобилях;
3) бригадами скорой медицинской помощи или выездными мобильными бригадами на дому;
4) в специализированных палатках или мобильных пунктах забора (СП или мобПЗБ);
5) на авто- и железнодорожных переходах (пунктах пропуска);
6) в специально выделенных и оснащенных пунктах забора биоматериала, выполняющих только данное исследование.
4. Медицинскому персоналу разрешается самостоятельное тестирование.
5. Отбор пробы биоматериала осуществляется обученным медицинским работником с использованием СИЗ (медицинская маска, шапочки, одноразовые перчатки, при необходимости экраны для защиты лица или очки, чистый, нестерильный, одноразовый влагостойкий халат).
6. Инструменты и материалы для забора проб биоматериала и проведения тестирования:
1) экспресс-тест, включающий в себя одноразовую стерильную пипетку для забора капиллярной крови и буферный раствор;
2) спиртовые салфетки;
3) одноразовый скарификатор.
7. Перед первым забором биоматериала в смену медперсонал ПЗБ надевает СИЗ, за исключением перчаток, тщательно моет руки, в соответствии с утвержденным алгоритмом мытья рук, обрабатывает их антисептиком и надевает чистые одноразовые перчатки.
8. Перед каждым забором проб биоматериала медицинский работник тщательно моет руки, в соответствии с утвержденным алгоритмом мытья рук и надевает чистые одноразовые перчатки, забор осуществляется в СИЗ.
2. Забор крови и выполнение теста экспресс-методом
9 Перед забором крови медицинский работник подготавливает инструменты и материалы, необходимые выполнения теста - скарификатор, две спиртовые салфетки, тест-полоски, буферный раствор.
10. Тест-полоска извлекается из упаковки.
11. Дистальная фаланга 4 пальца обрабатывается спиртовой салфеткой.
12. Одноразовым скарификатором выполняется прокол, образец капиллярной крови забирается с помощью стерильной одноразовой пипетки (входящей в набор) и помещается в лунку экспресс-теста. Далее в эту же лунку добавляется 2 капли буферного раствора, входящего в набор.
13. Спиртовой салфеткой обрабатывается место прокола, при необходимости пациент прижимает ее к месту прокола до полной остановки кровотечения.
14. Через установленное время экспозиции лицо, выполняющее тестирование проводит чтение результата. Как правило, время экспозиции составляет 15 минут, но это время может отличаться, в зависимости от используемых тест-систем.
15. Время экспозиции засекается по таймеру. Не допускается превышение времени экспозиции, так как в этом случае результат может быть невалидным!
16. После каждого пациента медицинский работник помещает использованный скарификатор в КБСУ для медицинских отходов класса «В», использованные тест-полоску, пипетку, спиртовые салфетки и использованные перчатки утилизирует в емкость для медицинских отходов класса «В».
17. После каждого пациента медицинский работник обрабатывает рабочие поверхности (стола, стула или кушетки и т.д.) готовыми дезинфицирующими растворами с соблюдением режима дезинфекции согласно прилагаемой инструкции с режимом разведения раствора «при вирусных инфекциях».
18. Не менее 2-х раз в день проводится влажная уборка помещений (за исключением выезда на дом) с применением дезинфицирующего раствора согласно инструкции с режимом разведения раствора «при вирусных инфекциях» и кварцевание, согласно установленного режима с последующим проветриванием помещения не менее 15 минут.
19. После окончания работы медицинский работник снимает СИЗ и помещает их в емкость для отходов класса «В».
20. После снятия СИЗ медицинский работник тщательно моет руки теплой водой с мылом, в соответствии с утвержденным алгоритмом мытья рук, обрабатывает их антисептиком.
21. По окончании смены проводится обработка помещений (автомобиля) по типу генеральной уборки с режимом разведения дезинфицирующего раствора «при вирусных инфекциях» и кварцевание, согласно установленного режима с последующим проветриванием помещений (автомобиля) не менее 15 минут.
3. Интерпретация и действия при получении результата
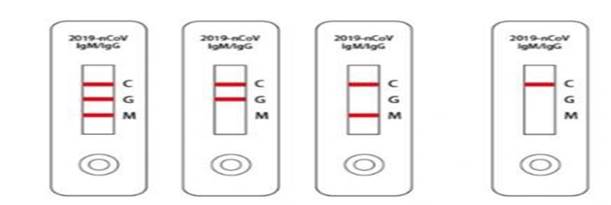
22. Интерпретация результата исследования:
1) положительный IgM - наличие антител, острый период инфекции;
2) положительный IgG - наличие антител, перенесенное заболевание;
3) положительные IgM и IgG - переход из острой стадии в состояние перенесенной инфекции;
4) положительный C (контроль) - индикатор наличия реакции, отрицательный результат;
5) отрицательный С (контроль) - недостаточный объем образца или нарушение техники тестирования. Результат не учитывается.
23. При получении положительного результата экспресс-теста IgM специалист, проводивший исследование:
1) оповещает тестируемое лицо о наличии подозрения на COVID-19 и проводит повторное экспресс-тестирование;
2) при получении повторного положительного IgM извещает о пациенте с положительным результатом руководителя медицинской организации или ответственное лицо, который оповещает территориальный ДКСЭК МЗ РК в течение 2 часов;
3) сразу после повторного положительного результата на IgM проводит забор биоматериала на ПЦР исследование и рекомендует пациенту оставаться дома с соблюдением правил самоизоляции до получения результатов ПЦР тестирования;
4) при получении положительного результата ПЦР тестирования пациент госпитализируется в инфекционный стационар, при получении отрицательного результата направляется на домашний карантин на 14 дней и подлежит медицинскому наблюдению по месту проживания (пребывания) путем обзвона (при возможности видеообзвона).
24. При получении положительного результата экспресс-теста IgG:
1) при получении положительного результата экспресс-теста лабораторный сотрудник сообщает обследованному лицу, сдавшему биоматериал для тестирования, о наличии подозрения на наличие антител, указывающих на перенесенную инфекцию;
2) руководитель или врач-эпидемиолог медицинской организации, сообщает о результате исследования в ТД.
25. При получении отрицательного результата (IgM и IgG не выявлены) обследованному лицу сообщается о высокой вероятности отсутствия COVID-19, и необходимости соблюдения профилактических мер защиты.
26. Все результаты в обязательном порядке фиксируются в приложении ИС РЦЭЗ.
ІI. Тестирование методом ИФА
1. Тестирование методом ИФА проводится с целью эпидемиологического надзора при проведении серо-эпидемиологического исследования на определение коллективного иммунитета к новой коронавирусной инфекции COVID-19 в соответствии с протоколом исследования.
2. Материалом для определения антител к COVID-19 является сыворотка крови.
3. Отбор биоматериала осуществляется медицинским работником организации здравоохранения с соблюдением требований противоэпидемического режима.
4. При сборе материала используются СИЗ.
5. Пробирка с сывороткой крови пациента сопровождается направлением, содержащим максимальную информацию о больном: Фамилия, имя, отчество пациента, ИИН, возраст, дата заболевания, дата забора и симптомы, страна прибытия, контакт с больным.
6.Пробирка с сывороткой крови центрифугируется с соблюдением требований биобезопасности. Аликвотирование сыворотки не допускается!
7. До момента транспортировки, взятые образцы необходимо хранить в холодильнике, при температурном режиме от 2 до 4 градусов.
8. Образцы, взятые у пациента следует транспортировать в лабораторию филиала НЦЭ, либо другую лабораторию, определенную для тестирования на COVID-19, с соблюдением требований тройной упаковки согласно санитарным правилам «Санитарно-эпидемиологические требования к лабораториям, использующим потенциально опасные химические и биологические вещества», утвержденного приказом МЗ РК от 8 сентября 2017 года №684.
9. В лабораториях проводится определение антител к COVID-19 методом ИФА (ИХЛ/ЭХЛ) с применением тест-систем, зарегистрированных и разрешенных для проведения диагностики в РК.
10. По завершению тестирования на определение антител к COVID-19 проводится выдача результатов исследования направившей организации и оповещение направившей организации и ТД о результатах исследования.
11. Лаборатории, проводящие тестирование предоставляют в ДКСЭК отчетность о количестве и категории протестированных лиц в соответствии с установленной формой и кратностью.
12. Филиалом НПЦСЭЭМ НЦОЗ в отдельных случаях, по показаниям и согласованию с ДКСЭК проводится референсное тестирование образцов методом ИФА (ИХЛ/ЭХЛ) с предоставлением результата исследования направившей организации и оповещение территориального ДКСЭК о результатах референсного тестирования.
13. Образцы, направленные на референсное тестирование сопровождаются направлением содержащим максимальную информацию о больном: Фамилия, имя, отчество пациента, ИИН, возраст, дата заболевания, дата забора и симптомы, страна прибытия, контакт с больным, результат исследования, полученный в других лабораториях (при наличии такового) и др.
14. Образцы, направленные на референсное тестирование следует транспортировать в Филиал НПЦСЭЭМ НЦОЗ с соблюдением требований тройной упаковки согласно санитарным правилам «Санитарно-эпидемиологические требования к лабораториям, использующим потенциально опасные химические и биологические вещества», утвержденного приказом МЗ РК от 8 сентября 2017 года № 684.
15. По завершению референсного тестирования на определение антител к COVID-19 проводится выдача результатов исследования направившей организации и оповещение направившей организации и ТД о результатах референсного тестирования.
IІI. Тестирование методом ПЦР
1.Тестирование на COVID-19 методом ПЦР проводится по направлению медицинских организации или территориального подразделения Департамента КСЭК. Тестированию методом ПЦР подлежат:
1.1.По эпидемиологическим показаниям:
1) лица, госпитализированные в инфекционный стационар с COVID-19;
2) больные с ОРВИ и пневмониями;
3) лица из числа близких контактов с больным COVID-19;
4) медицинские работники с респираторными симптомами и другими признаками, схожими с COVID-19;
1.2. С профилактической целью:
1) граждане, въезжающие в Казахстан, через пункты пропуска Государственной границы на железнодорожном, морском, речном транспорте и автопереходах согласно постановлению Главного государственного санитарного врача Республики Казахстан;
2) лица, прибывающие из-за рубежа авиарейсами согласно постановлению Главного государственного санитарного врача Республики Казахстан;
3) лица, призываемые на срочную воинскую службу на сборных пунктах и молодое пополнение по прибытию в воинские части;
4) лица, демобилизованные после срочной воинской службы перед выбытием из воинских частей;

