Е - Eyes - Глаза - двоение в глазах, нарушение полей зрения, одностороннее пространственное игнорирование (синдром неглекта) и / или нистагм (непроизвольные колебательные движения глаз);
W - Walking - Ходьба - нарушение походки из-за головокружения;
F - Facial droop - Перекос половины лица - внезапное возникновение асимметрии лица, опущение уголка рта с одной стороны;
А - Arm Weakness - Слабость руки - что означает появление чувства слабости в руке и/или ноге с одной стороны тела, снижение чувствительности с одной стороны;
S - Speech - Речь - что означает нарушение речи (речь становится невнятная, запутанная и/или отсутствует полностью);
Т - Terrible Headache/Dizziness - Сильнейшая головная боль / головокружение - что означает внезапное появление сильнейшей головной боли или головокружения, независимо от положения тела - сидя, стоя или лежа.
Алгоритмы оказания медицинской помощи пациентам при инсульте.
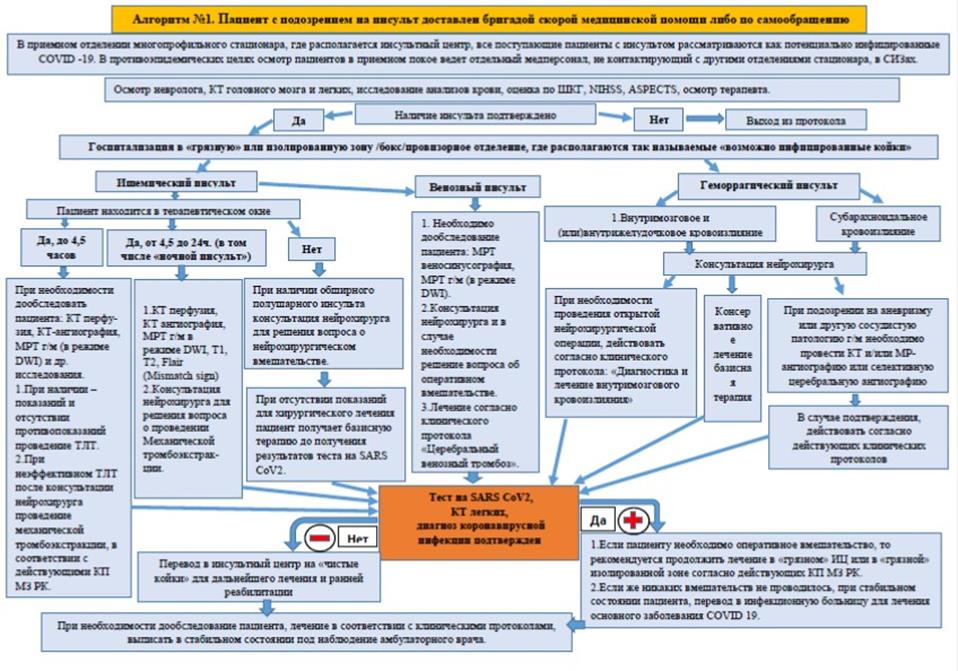
Маршрут движения пациентов с подозрением на инсульт или свершившийся инсульт во время пандемии COVID-19 проводится согласно нижеследующих алгоритмов № 1 и № 2.
Алгоритм № 1: Пациенты с подозрением на инсульт доставленные бригадой скорой медицинской помощи из дома, либо по самообращению в многопрофильный стационар, на базе которого располагается инсультный центр.
1) В противоэпидемических целях осмотр пациентов в приемном покое проводится дежурным неврологом, который не контактирует на прямую с коллективом инсультного центра и других отделений стационара и работает в СИЗах.
2) Все пациенты с инсультом поступающие в приемный покой инсультного центра должны рассматриваться как потенциально инфицированные или болеющие COVID-19 до установления или снятия диагноза SARS-CoV-2 путем исследования на ПЦР, КТ ОГК, консультации терапевта.
3) Госпитализация пациентов с инсультами осуществляется строго по показаниям в «грязную» или изолированную зону/бокс/провизорное отделение, где располагаются так называемые «возможно инфицированные койки» при данном многопрофильном стационаре, в которых оказывается весь спектр необходимых медицинских услуг, в том числе проведение тромболизиса.
4) Перевод пациента из «грязной» или изолированной зоны /бокса/провизорного отделения в инсультное отделение на «чистые койки» проводится только после снятия диагноза SARS-CoV-2 путем исследования на ПЦР, КТ ОГК, консультации терапевта.
5) В случае подтверждения диагноза SARS-CoV-2 путем исследования на ПЦР, КТ ОГК, консультации терапевта осуществляется перевод пациента из «грязной» или изолированной зоны/бокса/провизорного отделения в инфекционный стационар для лечения основного заболевания SARS-CoV-2, в случае отсутствия необходимости нейрохирургического оперативного вмешательства.
6) При необходимости проведения нейрохирургического оперативного вмешательства пациенту с подтвержденным SARS-CoV-2, осуществляется перевод пациента в «грязный» ИЦ, в случае отсутствия такового в регионе пациент остается на лечении в «грязной» зоне госпитализированного ИЦ с решением вопроса о проведении нейрохирургического оперативного вмешательства. Лечение основного заболевания COVID-19 проводится настоящего клинического протокола.
7) Если пациент с ишемическим инсультом находится в терапевтическом окне до 4,5 часов, необходимо решить вопрос о проведении тромболитической терапии (далее ТЛТ) в соответствии с имеющимися показаниями и противопоказаниями, в каждом отдельном случае индивидуально. При неэффективной ТЛТ после консультации нейрохирурга решить вопрос о проведении механической тромбоэкстракции, для чего необходимо дообследовать пациента: КТ - перфузия, КТ - ангиография, МРТ г/м в режиме DWI, T1, T2, Flair (Mismatchsign). Перевод пациента из «грязной» зоны в инсультное отделение на «чистые койки» проводится только после снятия диагноза COVID-19.
8) Если пациент с ишемическим инсультом находится в терапевтическом окне от 4,5 часов до 24 часов, в том числе «ночной» инсульт или с неизвестным временем начала, необходимо обследовать пациента: КТ - перфузия, КТ - ангиография, МРТ г/м в режиме DWI, T1, T2, Flair (Mismatchsign) и после консультации нейрохирурга решить вопрос о проведении механической тромбоэкстракции. Перевод пациента из «грязной» зоны в инсультное отделение на «чистые койки» проводится только после снятия диагноза COVID-19.
9) При необходимости проведения диагностических и лечебных процедур пациентам с инсультами, доктора инсультного центра руководствуются согласно действующих клинических протоколов МЗ РК.
10) При подозрениях на венозный инсульт необходимо провести дообследование пациента: МРТ - веносинусография, МРТ головного мозга в режиме DWI, с последующей консультацией нейрохирурга и в случае необходимости решение вопроса об оперативном вмешательстве. Лечение согласно клинического протокола «Церебральный венозный тромбоз» МЗ РК. Перевод пациента из «грязной» зоны в инсультное отделение на «чистые койки» проводится только после снятия диагноза COVID-19.
Алгоритм № 2: Пациенты, находящиеся в инфекционном стационаре по поводу лечения основного заболевания, вызванного SARS CoV-2, у которых развился госпитальный инсульт в качестве осложнения основного заболевания.
1) При внезапном появлении признаков инсульта у пациентов, находящихся в инфекционном стационаре по поводу лечения основного заболевания, вызванного SARS CoV-2 в экстренном порядке необходимо проведение КТ головного мозга, консультация невролога, нейрохирурга, в том числе в онлайн режиме, исследование анализов крови, оценка по ШКГ, NIHSS, ASPECT, КТ ангиография по показаниям. Действия медицинского персонала должны быть быстрыми и слаженными, так как существуют временные ограничения для проведения ТЛТ и механической тромбоэкстракции рамками «терапевтического окна» (первые 0-4,5 часа от момента появления первых симптомов инсульта).
2) При отсутствии противопоказаний и наличии показаний к ТЛТ у пациента с ишемическим инсультом, рекомендовано начинать тромболитическую терапию (согласно КП «Ишемический инсульт») после КТ головного мозга, оценки по шкале NIHSS в инфекционном стационаре, чтобы исключить потери золотого времени «терапевтического окна». В случае отсутствия штатного невролога допускается выполнение тромболизиса, по месту лечения основного заболевания пациента под дистанционным телемедицинским контролем невролога из инсультного центра.
3) Важно помнить, что пациенты с подтвержденным диагнозом COVID-19 зачастую принимают антикоагулянты, что является противопоказанием для проведения ТЛТ, однако, не исключает проведение механической тромбоэкстракции. Необходимо провести следующие диагностические исследования: КТ - перфузия, КТ - ангиография, МРТ г/м в режиме DWI, T1, T2, Flair (Mismatchsign) и после консультации нейрохирурга решить вопросы о проведении механической тромбоэкстракции и перевод в «грязный» ИЦ, где имеются возможности для проведения эндоваскулярного лечения пациентов.
4) Консультацию нейрохирурга пациентам с COVID-19 и геморрагическим инсультом можно проводить в телемедицинском режиме. При подтверждении диагноза геморрагический инсульт необходимо немедленно отменить прием антикоагулянтов.
5) Если пациенту необходимо провести экстренное открытое нейрохирургическое вмешательство, то после немедленной отмены гепарина следует назначить протамина сульфат, действие которого наступает мгновенно и продолжается в течение 2 ч. Если же, показания для проведения нейрохирургического вмешательства и состояние пациента позволяют ожидать время выведения гепарина из крови, то рекомендуется проведение оперативного вмешательства через 12-24 часа после последнего приема гепарина. Рекомендован перевод таких пациентов в «грязный» ИЦ, имеющий возможность выполнять открытые нейрохирургические вмешательства. При проведении операций при геморрагическом инсульте отдавать предпочтение к малоинвазивным и малотравматическим видам оперативного вмешательства.
При подозрении на аневризму или другую сосудистую патологию головного мозга необходимо провести КТ и/или МР - ангиографию и/или селективную церебральную ангиографию с переводом пациента в «грязный» ИЦ, имеющий возможность выполнять нейрохирургические вмешательства по данной патологии.
У пациентов с подтвержденным COVID-19 необходимо дифференцировать инсульт с другими заболеваниями ЦНС, такими как менингит и энцефалит, которые могут проявляться следующими симптомами: общемозговые - головная боль, головокружение, психомоторное возбуждение, рвота, нарушение сознания, менингеальные симптомы; различные остро развившиеся очаговые симптомы на фоне фебрильной температуры и респираторных симптомов. Таким пациентам, помимо всех основных перечисленных выше методов, в качестве дополнительного исследования должны быть выполнены люмбальная пункция с исследованием ликвора на содержание белка, глюкозы, оценка клеточного состава спинномозговой жидкости, а также КТ легких повторно.
Список литературы:
1) Matthew S. Smith, Jordan Bonomo, William A. Knight et. al.. Endovascular Therapy for Patients with Acute Ischemic Stroke during the COVID-19 Pandemic: A Proposed Algorithm. Originally published 30 Apr 2020 https://doi.org/10.1161/STROKEAHA.120.029863Stroke. 2020.
2) Eric E. Smith \, Anita Mountain, Michael D. Hill, Theodore H. Wein et. al. (2020). Canadian Stroke Best Practice Guidance During the COVID-19 Pandemic DOI: https://doi.org/10.1017/cjn.2020.74.
3) Rohit Bhatia, P. N. Sylaja,M. V. Padma Srivastava et. al. Consensus Statement -Suggested Recommendations for Acute Stroke Management during the COVID-19 Pandemic: Expert Group on Behalf of the Indian Stroke Association. Ann Indian Acad Neural. 2020 Apr; 23(Suppl 1): S15-S23. doi: 10.4103/aian.AIAN_302_20.
4) Adnan I. Qureshi, FoadAbd-Allah, et. al. (2020). Management of acute ischemic stroke in patients with COVID-19 infection: Report of an international panel. Int J. of Stroke 0(0) 1-15 doi.org/10.1177/1747493020923234.
5) Шляхто Е.В. и др. Методические рекомендации, алгоритмы действия медицинских работников на различных этапах оказания помощи, чек-листы и типовые документы, разработанные на период наличия и угрозы дальнейшего распространения новой коронавирусной инфекции в Санкт-Петербурге. Версия 1,0 от 17.04.2020 с. 93-98.
6) Мартынов М.Ю., Шаманов Н.А., Хасанова Д.Р., Вознюк И.А., Алашеев A.M., Харитонова Т.В., Янишевский С.Н. Ведение пациентов с острыми нарушениями мозгового кровообращения в контексте пандемии COVID-19. Временные методические рекомендации. Версия 2 от 16.04.2020 г.
7) Charles R. Wira, Mayank Goyal, Andrew M. Southerland et. al. Pandemic Guidance for Stroke Centers Aiding COVID-19 Treatment Teams Stroke. 2020 Jun 29: 10.1161/STROKEAHA. 120.030749.
8) Rima M. Dafer, Nicholas D. OsteraasandJose Biller. Acute Stroke Care in the Coronavirus Disease 2019 Pandemic. J. Stroke Cerebrovasc Dis. 2020 Jul; 29(7): 104881.Published online 2020 Apr 17. doi: 10.1016/j.jstrokecerebrovasdis.2020.104881.
Сокращения, используемые в протоколе:
| ИЦ | - инсультный центр |
| КП | - клинический протокол |
| КТ | - компьютерная томография |
| МРТ | - магнитно-резонансная томография |
| ОГК | - органы грудной клетки |
| ОНМК | - острое нарушение мозгового кровообращения |
| ПНР | - полимеразная цепная реакция |
| САК | - субарахноидальное кровоизлияние |
| СИЗ | - средства индивидуальной защиты |
| ТЛТ | - тромболитическая терапия |
| ШКГ | - шкала комы Глазго |
| ASPECTS (Alberta Stroke Program Early CTS core) | Оценка начальных ишемических изменений на КТ головного мозга |
| COVID-19 | - коронавирусная инфекция, впервые выявленная в 2019 г. |
| NIHSS(National Institutes of Health Stroke Scale) | Шкала Инсульта Национального Института Здоровья |
| SARS CoV-2 | - коронавирус-2, вызывающий COVID-19 (тяжелый острый респираторный синдром / Severe acute respiratory syndrome coronavirus). |
Список разработчиков:
1) Адильбеков Ержан Боранбаевич - нейрохирург, директор Республиканского координационного центра по проблемам инсульта АО «Национальный центр нейрохирургии», г. Нур-Султан.
2) Ахметжанова Зауреш Бауыржановна - невролог, магистр медицинских наук, главный специалист Республиканского координационного центра по проблемам инсульта АО «Национальный центр нейрохирургии», г. Нур-Султан.
3) Махамбетов Ербол Таргынович - кандидат медицинских наук, нейрохирург, заведующий отделением сосудистой и функциональной нейрохирургии АО «Национальный центр нейрохирургии», г. Нур-Султан.
4) Жаркинбекова Назира Асановна - кандидат медицинских наук, невролог, заведующая кафедрой неврологии, психиатрии и психологии НАО «Южно-Казахстанская государственная медицинская академия», г. Шымкент.
5) Сыздыкова Багжан Рысбаевна - кандидат медицинских наук, невролог, главный невролог Управления Здравоохранения г. Нур-Султан.
6) Исмаилова Марта Женисовна - невролог, заведующая инсультного центра на базе РГП на ПХВ «Атырауская областная больница» г. Атырау.
7) Мартазанов Макшарип Балматгереевич - кандидат медицинских наук, невролог, главный невролог Управления Общественного Здравоохранения Акмолинской области.
8) Бердиходжаев Мынжылкы Сайлауович - нейрохирург, заведующий центром нейрохирургии в АО «Центральная клиническая больница» г. Алматы.
9) Медуханова Сабина Гарафовна - невролог, магистр общественного здравоохранения, главный специалист Республиканского координационного центра по проблемам инсульта АО «Национальный центр нейрохирургии», г. Нур-Султан.
10) Жумабаева Гулдана Косылбаевна - невролог, магистр управления и менеджмента, ведущий специалист Республиканского координационного центра по проблемам инсульта АО «Национальный центр нейрохирургии», г. Нур-Султан.

Приложение 6
Алгоритм наблюдения пациентов, перенесших пневмонию COVID-19, после выписки из инфекционного стационара
| Степень тяжести | Реабилитация* | КТ ОГК** | «Д» наблюдение у ВОП*** | Консультация пульмонолога**** |
| Длительность | Действия ВОП | Лаб. и инстр. исследования |
| Пневмония нетяжелая | 1 этап - 7 дней на дому или в поликлинике | По показаниям | 3 мес. | Обзвон после выписки, затем 1 раз в 2 нед. в течение 1 мес. Осмотр через 2 мес., через 3 мес. при снятии с учета. При необходимости чаще. | - Измерение сатурации при осмотре. Остальное - по показаниям | По показаниям |
| Пневмония тяжелая без ИВЛ | 1 этап - 7-14 дней на дому или в много профиль ном стационаре. 2 этап - в поликлинике по необходимости | Через 3 мес. | 12 мес. | Осмотр: после выписки, через 1, 3, 6, 12 мес. При необходимости чаще. В течение 2 недель после выписки мониторинг состояния 1 раз в неделю (обзвон, видеоконсультация). | - Измерение сатурации при каждом осмотре. Остальное - по показаниям | Через 2 нед. после выписки. Далее по необходимости. |
| Пневмония тяжелая с ИВЛ | 1 этап - 7-14 дней на дому или в многопрофильном стационаре. 2 этап - в поликлинике по необходимости. | Через 3 мес., 6 мес. | 12 мес. При необходимости дольше | Осмотр: после выписки, через 1, 3, 6, 12 мес. При необходимости чаще. В течение 2 недель после выписки мониторинг состояния 1-2 раза в неделю (обзвон, видео консультация). | - Измерение сатурации при каждом осмотре. Остальное - по показаниям | В течение 1-2 нед. после выписки. Далее по необходимости. |
Примечание:
* - указаны рекомендуемые сроки. При тяжелых пневмониях рекомендуется 2 этапа реабилитации:
1 этап - либо в многопрофильном стационаре при необходимости дальнейшего наблюдения и лечения, либо на дому согласно видеорекомендациям реабилитолога или специалиста ЛФК;
2 этап - в поликлинике либо в санаторно-курортных условиях. Необходимость 2 этапа оценивается реабилитологом поликлиники, соответственно состоянию пациента устанавливается продолжительность и объем мероприятий. Пульмонолог может дать дополнительные рекомендации по реабилитации.
**- указаны рекомендуемые сроки. При ухудшении состояния вопрос о времени проведения контрольной КТ решается индивидуально. Решение о дополнительном проведении КТ принимает врач-пульмонолог при затяжном течении пневмонии.
*** - ВОП осуществляет контроль состояния пациента, симптомов, сатурации. Определяет показания для консультации пульмонолога, контролирует выполнение рекомендаций пульмонолога. Назначает лабораторные и инструментальные исследования после выписки согласно рекомендуемым срокам, при необходимости добавляет назначения по показаниям (учитываются патологические изменения в стационаре).
При наличии сопутствующей патологии рекомендуется консультация профильного специалиста через 2-4 недели после выписки, коррекция базисной терапии. Следует обеспечить своевременную запись на консультацию пациентов с перенесенной тяжелой пневмонией.
**** - указаны рекомендуемые сроки консультации пульмонолога, при необходимости осуществляется раньше. При невозможности очной консультации организовать видеоконсультирование. Дальнейшие осмотры назначаются пульмонологом индивидуально.
Приложение 7
Алгоритм динамического наблюдения больных с хроническими заболеваниями,
в том числе лиц 60 лет и старше в период неблагополучной эпидемиологической обстановки по COVID.

Приложение 8
Реабилитация пациентов с COVID-19 пневмонией
Реабилитация пациентов с COVID-19 пневмонией - комплексное вмешательство, основанное на оценке состояния пациента, с индивидуально подобранными методами физических тренировок, коррекции нутритивного статуса, направленное на уменьшение симптомов заболевания, улучшение функционального статуса, стабилизации или обратного развития системных проявлений заболевания, минимизации риска инвалидизации пациентов, в конечном итоге для снижения затрат здравоохранения.
Контроль безопасности персонала: Строгое соблюдение требований по профилактике и контролю инфекций, весь персонал должен быть обучен мерам безопасности при работе с пациентами с COVID-19. [1, 2, 8]
Мультидисциплинарная группа (МДГ): Мероприятия по медицинской реабилитации пациентов с коронавирусной пневмонией или респираторную реабилитацию рекомендовано проводить силами специалистов мультидисциплинарной бригады (лечащий врач, врач физической и реабилитационной медицины, инструктор по физической реабилитации, палатная медицинская сестра и другие специалисты). [4]
Цель реабилитации пациентов с COVID-19: улучшить динамику дыхания, облегчение симптомов беспокойства и депрессии, снижение риска развития осложнений, восстановление нарушенных функций и улучшение качества жизни.
Объем реабилитации пациентов с COVID-19 осуществляется в зависимости от степени тяжести состояния, объема поражения легочной ткани, наличия осложнений и коморбидных состояний; включает в себя несколько видов реабилитации (медицинская, физическая, нутритивная поддержка, психологическая и др.). Наиболее актуальна для пациентов с COVID-19 пневмониями именно респираторная (легочная) реабилитация.
Кислородная поддержка: при проведении реабилитационных мероприятий для пациентов с COVID-19 следует иметь возможность предоставить пациенту кислород по требованию, в том числе во время занятий. Следует использовать при необходимости кислородные баллоны или кислород продуцирующие устройства для пациентов. Если пациент находится на кислородной поддержке, то процесс его отлучения от кислородной поддержки, помимо физиологических параметров, может быть сопряжен с формированием психологической зависимости. [8]
Основные методы реабилитации в зависимости от цели:
- Лечение положением (позиционное лечение - сидя, полу - ортопноэ, прон-позиция для улучшения качества дыхания (вентиляции и перфузии, улучшения дренажных функций); важно тщательно контролировать данное мероприятие, так как одно из возможных осложнений - это развитие невритов периферических нервов верхних конечностей.
- Ранняя мобилизация/активизация пациента и вертикализация, позиционирование с использованием возможностей функциональных кроватей (в том числе для профилактики развития ПИТ - синдрома, скелетно-мышечных нарушений, профилактики тромбозов); Изменение положения тела в пространстве проводится постепенно, с изменением угла расположения койки относительно горизонта под тщательным контролем динамики АД и ЧСС.
- Механотерапия (пассивная и активная), циклический велокинез (при наличии);
- Респираторная реабилитация (РР) - индивидуальный подбор дыхательных упражнений, согласно клиническим проявлениям, в том числе с использованием методов физиотерапии для улучшения дренажных функций; представляет собой структурированную нефармакологическую терапию, процесс которой осуществляется в три этапа: оценка, вмешательство и анализ (при этом особое внимание уделяется состоянию сознания, дыхательных, кардиологических, двигательных функций и качество жизни).
- Психологическая реабилитация и поддержка (оценка психического статуса, консультация психолога или психотерапевта, формирование мотивации на продолжение реабилитационных мероприятии).
- Обучение пациентов (комплексу дыхательной гимнастики для самостоятельных занятий, поэтапному расширению двигательной активности): видеофильмы, информационные брошюры, видеоконсультации.
- Коррекция образа жизни (сбалансированное питание, отказ от курения, приобретение навыков ежедневных дозированных физических нагрузок, элементов закаливания).
Сроки начала реабилитации:
1) Постуральная коррекция, ранняя мобилизация, нутритивная поддержка проводится в условиях ОАРиТ постоянно под контролем ЧСС и АД, что обеспечивает сокращение частоты осложнений, сроков проведения ИВЛ и количества койко-дней (что крайне важно в условиях массовых поступлений пациентов) в ОРИТ, также сокращаются затраты на лечение.
2) Ранняя респираторная реабилитация не рекомендуется для тяжелых и критических пациентов, если их состояние остается нестабильным или прогрессивно ухудшается.
Критерии включения в процесс реабилитации: пациенты (1) со сроком начала заболевания ≥7 дней, (2) пациенты с уровнем насыщения крови кислородом ≥95% и (5) АД в покое >90/60 мм рт. ст. или <140/90 мм рт. [1, 2]
Критерии исключения из реабилитации: пациенты (1) с температурой >38,0°С, (2) срок начала заболевания ≤7 дней, (3) пациенты, у которых ухудшение от начала заболевания до появления одышки было ≤3 дней, (4) пациенты, у которых КТ/рентгенологические исследования грудной клетки показали >50% ухудшения в течение 24-48 часов, (5) пациенты с уровнем насыщения крови кислородом ≤95% и (5) АД в покое <90/60 мм рт. ст. или >140/90 мм рт. [1, 2]
Критерии прекращения упражнений: респираторная реабилитация немедленно прекращается, когда во время реабилитации развивается одно из следующих состояний:
(1) индекс одышки по Шкале Борга >3 (общая оценка: 10 баллов),
(2) стеснение в груди, одышка, головокружение, головная боль, помутнение зрения, учащенное сердцебиение, обильная потливость и нарушение баланса; и
(3) другие условия, которые определяет врач как неподходящими для упражнений.
Противопоказания:
1) К абсолютным противопоказаниям относится: нестабильный клинический статус пациента: острый инфаркт миокарда, субарахноидальное кровоизлияние при неклипированной аневризме, шок любой этиологии, тромбоэмболию легочной артерии, нестабилизированный перелом позвоночника, таза, нижних конечностей, а также отказ пациента. [4]
2) К относительным противопоказаниям относится: высокий риск патологического перелома костей и отсутствие медицинского персонала, умеющего проводить данную процедуру [8]
Персонализация: принцип персонализации должен соблюдаться независимо от типа реабилитационного вмешательства с учетом индивидуальных особенностей и сопутствующей патологии (то есть индивидуальные планы реабилитации для пациентов с тяжелым/критическим состоянием, пожилых людей, пациентов с ожирением, беременных, пациентов с сопутствующей патологией и т.д.) с последующей маршрутизацией пациента в зависимости от степени выраженности остаточных явлений (ШРМ) Приказом МЗ РК № 98 от 10.02.2020.
Корректировка и подбор индивидуальных программ реабилитации возможно при онлайн-консультировании пациентов и лечащих врачей.
Обучение: рекомендуется обучение пациента самостоятельному осуществлению своей индивидуальной программы с использованием печатных и цифровых материалов (буклетов, методических рекомендаций), видеоматериалов или телемедицинских информационных технологий. Для обучения рекомендуется использование «Методических рекомендаций по респираторной реабилитации» для врачей от 25.05.2020 и «Руководство по респираторной реабилитации» для пациентов, одобренных ОКК МЗ РК.
Принципы реабилитации на стационарном этапе:
1) Реабилитация в отделении общего профиля [3, 5, 6, 7]
| № | Признаки | Методы реабилитации | Частота проведения | Критерии прекращения воздействия «Stop-сигналы» |
| 1. | COVID-19 пневмония без сопутствующей патологии Сатурация ≥95% | - Психологическая поддержка. - Виброакустическая терапия. - Дыхательные упражнения. - Постуральная коррекция. - Ходьба по палате. - Упражнения на мышцы верхнего плечевого пояса. | Ежедневно: каждые 3 часа | - одышка, усталость и/ или слабость, которая не улучшается при отдыхе или обычном управлении (например, кислород, «спасательный ингалятор», положение треноги); - боль в груди или стеснение;* - мышечная боль, которая не улучшается; - чувство головокружения или обморока; - боль в ногах, слабость и / или судороги; - потливость больше обычного при выполнении упражнений; - снижение сатурации на 4% и более от исходной. |
| 2. | COVID-19 пневмония без сопутствующей патологии Сатурация ≤93% | Проводится на фоне кислородотерапии с потоком 4-8 л/мин: - Психологическая поддержка. - Виброакустическая терапия. - Дыхательные упражнения. - Постуральная коррекция. - Ходьба по палате. - Упражнения на мышцы верхнего плечевого пояса. | Ежедневно: каждые 3 часа |
| 3. | COVID-19 пневмония с хронической бронхо-легочной патологией (бронхоэктазии, гипоплазии, ХОБЛ, астма и др.) При сатурации ≤93% обязательно использование кислорода с потоком 4-8 л/мин | - Виброакустическая терапия. - Дыхательные упражнения с регуляцией PEP. - Постуральная коррекция. - Ходьба по палате. - Упражнения на мышцы верхнего плечевого пояса. - Упражнения на мышцы нижних конечностей. | Ежедневно: каждые 3 часа |
2) Реабилитация на этапе ОРИТ [6, 8]:
Реабилитационные мероприятия для тяжелых пациентов с осложнениями, ассоциированными с COVID-19, проводимых в условиях ОАРиТ, можно разделить на немедленные (для ОДН, ОРДС, ДВС-синдрома, септический шока) и отсроченные, связанные с последствиями осложнений. Критическое состояние пациента в ОРИТ и сложные жизнесохраняющие мероприятия в отношении данной группы пациентов могут приводить к серьезным долговременным последствиям, возникающим после критического состояния и сохраняющееся после выписки из ОРИТ, - так называемому «синдрому последствий интенсивной терапии» (ПИТ - синдрому) [3].
К ПИТ - синдрому приводит пребывание в ОРИТ свыше 14 суток, связанное с основным (первичным) критическим состоянием. Отмечается, что в условиях пандемии ПИТ-синдром чаще развивается после ОРДС. Также при длительном пребывании на аппарате искусственной вентиляции легких (ИВЛ) у пациентов часто отмечаются: задняя обратимая энцефалопатия (PRES -синдром) и полинейропатия/миопатия критических состояний (ПНКС/МКС). Такие последствия могут быть связаны и с ОРДС, ведущимся с применением ЭКМО. Суть реабилитации пациентов с критическими состояниями в ОРИТ сводится к совместной проработке методов лечения со специалистами из ОРИТ и к недопущению осложнений после ОРИТ, в частности ПИТ - синдрома. [8] Реабилитационное лечение пациентов тяжелой и крайне тяжелой степени COVID-19 в условиях ОРИТ включает нутритивную поддержку, респираторную реабилитацию, постуральную коррекцию, раннюю мобилизацию! Рекомендуется в работе сделать акцент на пациентов, находящихся на ИВЛ, обеспечивая им не менее 2 реабилитационных мероприятий по 20 мин ежедневно (см. Таблицу 1).
В целях профилактики постэкстубационной дисфагии и аспирационных осложнений первые 48 ч. рекомендуется использовать для питья загущенную жидкость. [9]
Для профилактики и лечения полинейромиопатии критических состояний и облегчения спонтанного дыхания при ИВЛ более 72 ч показаны ежедневные мероприятия медицинской реабилитации продолжительностью не менее 30 мин, включающие дыхательную гимнастику, циклические тренировки с помощью прикроватного велотренажера (при наличии) и пассивную мобилизацию. В работе с COVID-19-пациентами рекомендуется минимизировать использование роботизированных устройств и поворотных столов в связи с трудоемкостью обработки их поверхностей и риском вторичного инфицирования. Для выполнения позиционирования и вертикализации в ОРИТ следует использовать возможности медицинских функциональных кроватей.
| Респираторная поддержка | Методы реабилитации* ** | Кратность/длительность воздействия | Критерии прекращения воздействия «Stop-сигналы» |
| Искусственная вентиляция легких (ИВЛ), включая трахестомированных пациентов | - прон-позиция; - вертикализация / активизация; - виброакустическое воздействие; - массаж общий с учетом общего статуса пациента; - пассивные / активные движения рук и ног; - электромиостимуляция; - постуральная коррекция; - упражнения с сопротивлением; - ходьба на месте с опорой под контролем медицинского персонала. | - не менее 12 час/сутки; - максимально рано (даже на фоне ИВЛ); - каждые 1-2 часа (в т.ч. в ночное время, если продолжается седация); - 2-4 раза в день; - каждые 1-2 часа с увеличением времени и объема нагрузок - 2-4 раза в день; - каждые 2-3 часа либо по требованию - 2-4 раза в день; - определяется состоянием. | - Снижение уровня сознания или повышение потребности в седации (в том числе и для синхронизации с аппаратом ИВЛ); - Эпилептиформные паттерны ЭЭГ; - Признаки нарастания неврологического дефицита; - появление боли; - Повышение потребности в инотропной поддержке или артериальная гипертензия; - Снижение САД на 20 мм рт.ст.; - Снижение ДАД на 10 мм рт.ст. от исходного уровня; - Снижение среднего АД на 15 мм рт.ст. - Депрессия или подъем ST, отрицательные или нарастающие Т; - острая аритмия; - Увеличение потребности признаки гиповолемии (или) гипопротеинемии; - бради- или тахикардия; - бради- или тахипноэ; - десатурация на 4% от исходного и более; - гипогликемия; - нарастание гипертермии. |
| Неинвазивная вентиляция легких | - прон-позиция; - вертикализация / активизация; - постуральная коррекция; - виброакустическое воздействие; - упражнения с сопротивлением; - ходьба на месте с опорой. | - не менее 12 час/сутки; - максимально рано с учетом состояния; - каждые 2-3 часа либо по требованию; - каждые 1-2 часа (с ночным перерывом); - каждые 1-2 часа с увеличением времени и объема нагрузок; - в зависимости от состояния. |
| Кислородотерапия | - прон-позиция; - вертикализация / активизация; - постуральная коррекция; - виброакустическое воздействие; - упражнения с сопротивлением; - ходьба на месте с опорой. | - не менее 12 час/сутки; - максимально рано с учетом состояния; - каждые 2-3 часа либо по требованию - каждые 1-2 часа (с ночным перерывом); - каждые 1-2 часа с увеличением времени и объема нагрузок; - в зависимости от состояния.. |
*** Прон-позиция - укладка лицом вниз. У пациентов, имеющих абдоминальный тип ожирения оптимально использовать матрацы для беременных или валики с укладкой под диафрагму, таз для «провисания» живота;
- Вертикализация с сохранением гравитационного градиента, возможна при наличии медицинской функциональной кровати с функцией вертикализации. Начальный этап вертикализации - подъем изголовья кровати на 30-45° с постепенным увеличением угла подъёма. По мере улучшения состояния возможно использование стула-кресла с наличием поручней.
- Виброакустическое воздействие наиболее оптимально с применением аппарата для проведения бифокальной виброакустической легочной терапии в режиме ОРДС, пневмонии с учетом возраста и конституции. При отсутствии такового допустимо использование ручных методик, что менее эффективно;
- Постуральная коррекция - изменения положения тела: подъем, сидя (в т.ч., на стуле), наклон вперед не более 45° на начальном этапе, ходьба на месте, ходьба с опорой;
- Упражнения с сопротивлением: возможно использование эластичных лент для индивидуального пользования.
Подбор индивидуальной программы легочной реабилитации осуществляется реабилитологом либо пульмонологом - реабилитологом.
Оценка: оценка и мониторинг должны проводиться с самого начала до завершения реабилитации. Реабилитация предполагает индивидуальный подход, учитывает возраст, коморбидные состояния. План по реабилитации обсуждается мультидисциплинарной командой с привлечением реабилитолога/профильного специалиста / специалиста ЛФК.
- Клиническая оценка (симптомы, лабораторные данные, лучевые методы).
- Оценка физической нагрузки и дыхательной функции (в соответствии с клиническими проявлениями и симптомами).
- Критерии оценки эффективности легочной реабилитации:
- улучшение дыхательной функции: прирост сатурации;
- улучшение общего физического статуса (с учетом общего состояния пациента);
- улучшение физической активности (с учетом общего состояния);
- оценка способности к повседневной жизни ADL;
- индекс Бартела [7].
Критерии для формирования Шкалы реабилитационной маршрутизации

* ШРМ - Шкала реабилитационной маршрутизации.
Разработчики Приложения:
1. Хасенова Айгуль Хайруллаевна - врач-реабилитолог высшей категории, национальный координатор по реабилитационной службе, ГУ «Специализированный дом ребенка» акимата г. Нур-Султан.
2. Мукатова Ирина Юрьевна - врач-пульмонолог высшей категории, д.м.н., профессор кафедры внутренних болезней № 3 НАО «МУА», г. Нур-Султан;
3. Токсарина Асия Ербулатовна - врач-пульмонолог высшей категории, врач реабилитолог, магистр медицины, ассистент кафедры внутренних болезней № 3 НАО «МУА», г. Нур-Султан;
4. Даирбаева Лейла Оралгазыевна, врач-невролог, руководитель Проектного офиса по реформированию медицинской реабилитации ДМСП МЗ РК.
5. Хон Владимир Владимирович, врач-психиатр, координатор Проектного офиса по реформированию медицинской реабилитации ДМСП МЗ РК.
Список использованной литературы:
1. Zhao Hongmei, XieYuxiao Recommendations for respiratory rehabilitation in adults with COVID-19. Chin Med J. (Engl). 2020. https://joumals.lww.com/cmj/toc/2020/07050, doi: 10.1097/CM9.0000000000000848.
2. Italian Thoracic Society (ITS - AIPO), Association for the Rehabilitation of Respiratory Failure (ARIR) and the Italian Respiratory Society (SIP/IRS). Joint statement on the role of respiratory rehabilitation in the COVID-19 crisis: the Italian position paper. Respiration 2020; 99: 493-499 https://doi.org/10.1159/000508399
3. Peter Thomas et. al. Physiotherapy management for COVID-19 in the acute hospital setting: clinical practice recommendations. Australian Physiotherapy Association. https://doi.org/10.1016/j.jphvs.2020.03.011
4. Приказ МЗ РК Об утверждении Правил оказания медицинской реабилитации от 7 октября 2020 года № КР Д СМ-116/2020. http://adilet.zan.kz/rus/docs/V2000021381
5. Thomas P, Baldwin С, Bissett В, Boden I, Gosselink R, Granger CL, Hodgson C, Jones AYM, Kho ME, Moses R, Ntoumenopoulos G, Parry SM, Patman S, van der Lee L (2020): Physiotherapy management for COVID-19 in the acute hospital setting. Recommendations to guide clinical practice. Version 1.0, published 23 March 2020.
6. ATS/ERS Pulmonary Rehabilitation Writing Committee This Joint Statement of the American Thoracic Society (ATS) and the European Respiratory Society (ERS) was adopted by the ATS Board of Directors, December 2005, and by the ERS Executive Committee, November 2005.

